Přehled O předčasném porodu se mluví při porodu v 24. – 37. týdnu těhotenství. Porodní hmotnost přitom podle definice leží mezi 500 a 2 500 gramy. Četnost předčasných porodů se v Německu pohybuje při 5 – 8% všech porodů k rizikovým.
Přehled
O předčasném porodu se mluví při porodu v 24. – 37. týdnu těhotenství. Porodní hmotnost přitom podle definice leží mezi 500 a 2 500 gramy. Četnost předčasných porodů se v Německu pohybuje při 5 – 8% všech porodů. K rizikovým faktorům patří kouření cigaret, předchozí předčasné porody, viacplodové těhotenství, mateřské onemocnění jako diabetes mellitus a vývojové anomálie dělohy. Symptomy jsou předčasně začínající porodní bolesti a / nebo odtok plodové vody. V každém případě je při hrozícím předčasném porodu nutné sledování a léčba v nemocnici. Možnými terapeutickými opatřeními jsou klid na lůžku, léky na zpomalení kontrakcí jakož i kortizon na zrání plic dítěte nebo i provedení porodu. Následky předčasného porodu jsou poruchy přizpůsobení se na život mimo mateřského těla, případné trvalé poškození,
Všeobecné informace
O předčasném porodu se mluví při předčasném narození žijícího dítěte. Ještě před několika lety „předčasně“ znamenalo, že délka těhotenství činila 28 až 37 týdnů a porodní hmotnost se pohybovala mezi 1 000 a 2 500 g.
Aktuální definice Světové zdravotnické organizace (WHO) stanovila, že už dítě, které se narodí po 24. týdnu těhotenství, váží více než 500 ga vykazuje znaky života jako tlukot srdce, dýchání nebo pulsaci pupeční šňůry, je předčasným porodem. Horní hranice zůstaly zachovány (2 500 g, 37. týden). Pokud se na druhé straně dítě narodí před 28. týdnem těhotenství s hmotností pod 1 000 g mrtvé, označuje se to jako potrat.
Znaky hrozícího předčasného porodu
Charakteristickým znakem hrozícího předčasného porodu je předčasný začátek činnosti dělohy. Ženy v této souvislosti často hovoří o tažení v kříži. Většinou dochází ik předčasnému odtoku plodové vody, což je spojeno se zvýšeným rizikem vzestupných infekcí. Při vaginálním vyšetření se ukáže otevření branky děložního čípku, které souvisí s insuficiencí děložního čípku. Pod insuficiencí děložního čípku rozumíme otevření a / nebo zkrácení kanálu cervixu bez činnosti dělohy.
Příčiny
Příčiny předčasného porodu jsou různorodé av jednotlivých případech ne vždy vysvětlitelné. Onemocnění matky a / nebo dítěte stejně jako i změny dělohy nebo placenty nebo nepříznivé vnější vlivy mohou také způsobovat předčasný porod. Platí, že během těhotenství třeba co nejdříve rozpoznat případné nebezpečí, aby se zabránilo hrozícímu předčasnému porodu. To je hlavně úkolem preventivní péče o těhotné. Následně budou představeny několikáté možné příčiny:
Onemocnění matky
Zvláštní ohrožení způsobující předčasné porody existuje u žen s diabetes mellitus. Tyto pacientky si po celou dobu těhotenství vyžadují kromě gynekologické i dodatečnou intenzivní internistické péči. Infekční nemoci, které se vyskytnou během těhotenství, mohou být stejně spouštěči předčasného porodu. Dále jsou ve velké míře předčasnými porody ohroženy ženy s gestózy. Pod pojem gestózy jsou zahrnuty různé obrazy nemocí, které jsou vyvolány buď těhotenstvím nebo jsou jím zesíleny, např. vysoký krevní tlak nebo záchvaty křečí.
Děložní příčiny
Vývojové anomálie dělohy, jako např. odchylky od normálního tvaru a velikosti, mohou způsobit předčasný porod. Myomy, to jsou nezhoubné tumory dělohy, se mohou pod vlivem těhotenských hormonů zvětšit, a tak také iniciovat předčasný porod. Slabost děložního čípku, t. zn. insuficience cervixu, může být také důvodem předčasného porodu.
Fetální příčiny
Při viacplodových těhotenství vždy existuje nebezpečí předčasného porodu. To je o to větší, o co více dětí se musí dělit o místo. Pokud u těchto dětí existují vývojové anomálie, je riziko předčasného porodu také zvýšené.
Placenta
Dobře prokrvená a správně uložena placenta je předpokladem pro bezproblémové těhotenství. Pokud placenta leží špatně, jako např. před vnitřní brankou děložního čípku (placenta praevia), existuje možnost předčasného porodu. Předčasné uvolnění správně uložené placenty také podmiňuje předčasný porod. Při snížení funkce placenty o více než jednu třetinu, např. kvůli poruchám prokrvení, vždy existuje nebezpečí předčasného porodu.
Sociální situace
Ženy, které vykonávají těžké tělesné práce musí zvedat nebo nosit těžká břemena nebo musí pracovat ve stoje jsou předčasným porodem více ohroženy. V minulých letech bylo pozorováno, že neprovdané ženy mají předčasné porody častěji než vdané.
Životní návyky
Jisté životní zvyklosti, jako silné kouření a alkoholismus, se také dávají do souvislosti se zvýšeným rizikem předčasných porodů. I neobvyklé klimatické podmínky, např. při cestování nebo stahování, mohou působit negativně.
V ojedinělých případech se existující příčina často nedá vysvětlit. Častěji se vyskytuje kombinace několika faktorů. Protože po předčasném porodu při pozdějším těhotenství je riziko dalšího předčasného porodu zvýšené až o 25%, mělo by se vždy pátrat po spouštějících faktorech.
Relevantní rizika předčasných porodů
- více než 15 cigaret denně
- předchozí předčasné porody
- věk matky (mladší než 18 a starší než 35 let)
- 2 a více předchozích potratů
- prvorodička
- 5 a více porodů
- svobodná matka
- matka v disharmonickém manželství resp. vztahu
- nízké ukončení vzdělání matky (méně než 8 tříd)
Diagnóza
Diagnóza hrozícího předčasného porodu vyplyne, když předčasně nastanou kontrakce resp. pokud blána plodu předčasně praskne, nebo se při vyšetření těhotné ženy ukáží náznaky spouštějících faktorů.
Terapie
Každá žena s hrozícím předčasným porodem by měla ihned dopravit do nemocnice. Zde se dodržuje absolutní klid na lůžku, nejlépe v poloze na boku nebo s vyvýšenou pánví na šikmé ploše, aby se zredukoval tlak na nervovou spleť v pánvi, a tím se přerušili kontrakce. Porodník musí vyšetřením matky a dítěte přesvědčit o stavu „obou“ pacientů, protože další řízení závisí v první řadě na stavu dítěte. Pokud dítě není poškozeno, musí se udělat vše proto, aby se gravidita – podle doby trvání těhotenství a stavu dítěte – uchovala, nebo úspěšně skončila.
Pro zachování těhotenství musí potlačit činnost dělohy léčivy, např. pomocí beta-mimetika a inhibitorů prostagladnínov. Současně by se mělo podávat magnézium. Tato terapie začíná jako infuze a může se v ní pokračovat, jakmile se ukáže úspěch, orálně. Beta-mimetické brání kontrakcím dělohy, zvyšují minutový srdeční objem matky a zlepšují prokrvení dělohy a placenty. Jak vedlejší účinky se však mohou objevit pocit neklidu a strachu, zrychlení pulsu, bolesti hlavy a nevolnost. Kromě toho jsou možné změny látkové výměny, jako např. zvýšení krevního cukru, a změny elektrolytů, jako úbytek kalia. Z těchto důvodů se beta-mimetické nemají podávat ženám s hypokalemií, srdečními vadami nebo srdečními onemocněními nebo s vážnou nadměrnou funkcí štítné žlázy. Prostaglandiny jsou tělu vlastní látku, které mimo jiné podporují i kontrakce dělohy. Inhibitory prostaglandinů brzdí tvorby resp. působení těchto látek a tím redukují činnost dělohy. Kromě toho by ženy měly dostávat uklidňující léky, jako např. válium. V mnoha případech se doporučuje podávání kortizonu urychlení zrání plic u dítěte. Pokud existuje insuficience cervixu, možná branku děložního čípku uzavřít mechanicky serklážou.
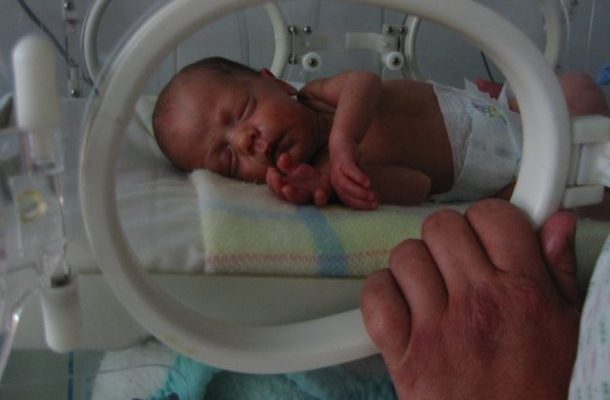
Inkubátor vedle váhy, diverzních infuzních roztoků a přístrojů
Pokud je dítě již natolik vyvinuté, že má dobré šance na přežití, může se porod i ukončit. To by se vždy mělo provádět pod lékařským vedením. Protože jsou předčasně narozené děti velmi citlivé na tlakové působení, měla by se navzdory drobnosti dítěte převést „vydatná“ epiziotomie. Po narození se dítě neprodleně uloží do centra pro předčasně narozené děti. Tam je mj zajištěno umístění v inkubátoru.
Komplikace
Nejtěžší komplikací je ztráta dítěte. Poruchy přizpůsobení dítěte na život mimo tělo matky, např. dýchání, tepelná regulace, funkce srdce a krevního oběhu, musí léčit v centru pro předčasně narozené děti. Poškození dítěte jsou často viditelné až později.
Očkování
Očkování, i dospělého člověka je – jako prakticky každý lékařský zákrok – vždy spojeno s jistým zbytkovým rizikem. Toto zbytkové riziko je však u většiny očkování extrémně nízké. Předčasně narozené dítě, které na svět přišlo např. v 7. měsíci, by mělo své očkování dostat 2 měsíce poté, tedy v době jeho „regulérního“ porodu. Doporučuje se pětinásobné očkování a také očkování proti hepatitidě A a B.
Prognózy
Prognóza dítěte závisí na délce trvání těhotenství, od průběhu porodu a od případných komplikací. Zde se může na pozdější vývin negativně projevit hlavně krvácení do mozku. Celkově se musí počítat s tím, že předčasný porod je pro dítě spojen se zvýšeným rizikem.